Los microorganismos sintéticos podrán utilizarse para mejorar tratamientos médicos
Todos aquellos que pensaron que el genoma aportaría la respuesta a los grandes problemas de la medicina y la biología humana se equivocaron. Una década después de que científicos y políticos presentaran el genoma humano como un punto y aparte en la historia de la ciencia Bill Clinton llegó a afirmar: "Hemos aprendido el idioma con el que Dios creó la vida" y La Vanguardia comparó precipitadamente la secuenciación del genoma con la invención de la rueda, los biólogos han descifrado por primera vez el funcionamiento completo de un ser vivo. Sus resultados, presentados ayer en tres extensos artículos en la revista Science, confirman que queda mucha biología más allá del genoma.
"Estamos viviendo un cambio de paradigma y entrando en una nueva era de la biología", explica Luis Serrano, científico del Centre de Regulació Genòmica (CRG) en Barcelona, director de dos de los trabajos presentados en Science y coautor del tercero. La nueva biología, explica, se caracterizará por el estudio de la complejidad de la vida gracias a lo que se llama la biología de sistemas; y, en paralelo, por la creación de nuevas formas de vida "con todos los problemas éticos que pueda conllevar" gracias a la llamada biología sintética.
La investigación de Serrano supone un hito en el camino hacia esta nueva biología, ya que aporta la descripción más completa hasta la fecha de cómo funciona un ser vivo. El trabajo se ha centrado en la bacteria Mycoplasma pneumoniae, un microorganismo tan simple que está formado por una sola célula, que no tiene ni núcleo y que tiene un ADN 3.600 veces más corto que el humano. La conclusión más sorprendente de la investigación es que incluso los seres vivos más simples tienen una complejidad enorme (véase La Vanguardia de ayer).
Los resultados presentados en Science contienen una mala noticia y otra buena de cara al desarrollo de nuevos tratamientos médicos. La mala es que muchas de las investigaciones biomédicas que se están desarrollando actualmente subestiman la complejidad de la biología, por lo que encontrar nuevos tratamientos eficaces contra ciertas enfermedades topará con dificultades imprevistas y puede resultar más largo y complicado de lo esperado.
También algunas de las empresas que han surgido en esta últimadécada impulsadas por la efervescencia del proyecto genoma pueden ser víctimas de esta complejidad. Es significativa la quiebra anunciada la semana pasada de Decode Genetics, una de las compañías más emblemáticas en el sector de la biotecnología, que ha descubierto decenas de características genéticas relacionadas con enfermedades pero no ha conseguido desarrollar ni un solo fármaco útil a partir de estos descubrimientos.
La noticia buena es que comprender de manera completa el funcionamiento de un ser vivo abre la vía a domesticarlo y poder utilizarlo, precisamente, para tratar enfermedades.
"Es un proyecto que llamamos cell doctor (doctor celular)", explica Luis Serrano. La idea consiste en comprender cuáles son los requisitos mínimos que necesita un organismo para vivir y, partiendo de esta estructura básica, añadirle los genes necesarios para que pueda interactuar con el cuerpo humano.
Por ejemplo, se podría crear una célula capaz de interactuar con células tumorales para mejorar el diagnóstico de los cánceres. O para dirigir la administración de fármacos directamente hacia a las células enfermas y evitar así efectos secundarios indeseados. Puede sonar a ciencia ficción, pero el Consejo Europeo de Investigación ha considerado el proyecto lo bastante prometedor para financiarlo con unos tres millones de euros.
"Nuestro objetivo no es crear vida en el laboratorio", aclara Serrano. "Es algo que teóricamente se podría intentar, pero no veo que tenga mucho interés. Si uno quiere crear un organismo para hacer algo, como diagnosticar una enfermedad o administrar un tratamiento, tiene más sentido partir de un organismo que ya existe y editarlo genéticamente con técnicas de cortar y pegar". Es decir, cortar aquellos genes que son superfluos o incluso indeseables y pegar otros que serán útiles para realizar una tarea concreta.
Es esta línea de trabajo la que ha llevado al equipo de Serrano en el CRG y al de Peer Bork en el EMBL a centrarse en la bacteria Mycoplasma pneumoniae, porque es "el sistema biológico más simple que podemos estudiar", explica Serrano.
Estos avances cambiarán la manera de trabajar en muchas áreas de la biología, vaticina. Seguirá habiendo una biología de campo para monitorizar ecosistemas, controlar las poblaciones de especies amenazadas o estudiar el comportamiento de animales salvajes. Pero en los laboratorios, la manera de trabajar ya ha empezado a cambiar para adaptarse a las exigencias de la nueva biología. En el laboratorio de Serrano en el CRG, por ejemplo, junto al espacio clásico repleto de cultivos celulares y reactivos donde se trabaja con bata blanca, se ha habilitado otro espacio con ordenadores donde se trabaja sin bata y donde lo único que tiene nombre de ser vivo es el ratón.
"Los laboratorios que quieran ser competitivos cada vez van a depender más de la informática", predice Serrano, quien compara el desarrollo actual de la biología al de la aeronáutica en la época de los hermanos Wright. "Hace un siglo se empezaron a hacer aviones por ensayo y error señala. Se trabajaba con sierras, clavos, martillos, se construía un avión y se probaba si volaba. Este es el punto en que nos encontramos ahora en la biología sintética. Hoy día los aviones se diseñan por ordenador y la construcción física del aparato se deja para el final, cuando ya se sabe que volará. En biología aún no hemos llegado a este punto, pero también estamos avanzando en dirección a las simulaciones biológicos por ordenador".
10 Novedosas Tecnologías para el Desarrollo de Órganos Artificiales.
Si hay algo criticable del artículo, sin duda es el título, que peca de sensacionalista: “Las 10 mejores Tecnologías Artificiales preparadas para crear a un ser humano real”. Y no es sólo porque sobre la palabra “artificiales” al lado de “tecnologías”; para crear un ser humano es necesario, ante todo, la creación de un cerebro, algo que no se tiene ni la más remota idea de si alguna vez podrá ser posible. Ni qué decir tiene que actualmente no existe ninguna tecnología para la creación de ese órgano tan especial. Así pues, sin cerebro, no hay ser humano. Parafraseando a alguien que leí alguna vez:
Tenemos un hígado, dos riñones, dos pulmones, un corazón, un bazo… Sin embargo, somos nuestro cerebro.
Así que la afirmación “parece que podremos crear un ser humano real muy pronto, en un futuro cercano” se asienta más en la ciencia ficción que en la realidad del laboratorio.
1. Útero Artificial
Investigación: Dr. Hung-Ching Liu, Centro Universitario Cornell de Medicina Reproductiva e Infertilidad.
Estado: Factible, prototipo desarrollado con éxito.
Puede que haya leído alguna vez sobre niños decantados en fábricas enormes en “Un Mundo Feliz” de Aldous Huxley, escrita en 1932. Y puede que también haya visto la gestación artificial de los humanos en la película de 1999, Matrix. ¿Será posible algún día que los bebés nazcan fuera del cuerpo materno?
Los científicos ya están trabajando en úteros artificiales en los cuales los embriones pueden crecer fuera del útero materno. Incluso se han desarrollado prototipos fabricados a partir de células extraídas de mujeres. El Dr. Hung-Ching Liu, del Centro Universitario Cornell de Medicina Reproductiva e Infertilidad, espera que puedan ser capaces de desarrollar completamente úteros artificiales en un futuro cercano.
Los beneficios inminentes de esta tecnología ayudarán a las mujeres que hayan tenido muchos abortos debido a problemas en la implantación del embrión, a mujeres que se les haya realizado una histerectomía (extirpación del útero) debido a un cáncer uterino y a mujeres que no sean capaces de alojar a su propio bebé.
Por otro lado, algunas feministas dicen que los úteros artificiales podrían debilitar el vínculo madre-hijo. La posibilidad de tal tecnología también levantará polémicas con respecto a la clonación. Algunos expertos en ética mantienen que esta tecnología podría llevar a la prohibición del aborto, ya que el feto podría ser capaz de sobrevivir fuera del útero.
Aunque tendremos que esperar algunos años más para un útero artificial completamente desarrollado, será un gran paso adelante en el tratamiento de parejas sin niños.
2. Estómago Artificial
Investigación: Dr. Martin Wickham, Instituto de Investigación Alimentaria, Reino Unido.
Estado: Desarrollado con éxito.
El año pasado, en el mes de Noviembre, científicos ingleses informaron sobre la creación de un estómago artificialcapaz de simular la digestión humana. Este estómago artificial simula tanto las reacciones físicas como las químicas que tienen lugar durante la digestión.
El innovador mecanismo está construido por metales y plásticos sofisticados y tiene la capacidad de sobrevivir a los corrosivos ácidos gástricos y a las enzimas. Además, se le puede alimentar con comida real. Las investigaciones van encaminadas al desarrollo de nuevos nutrientes mediante el estudio de cómo éstos se descomponen en el estómago.
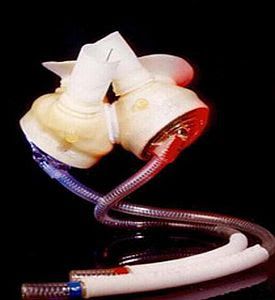
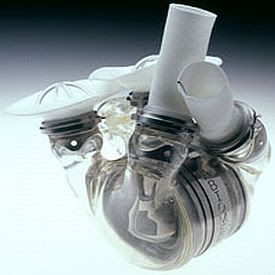
3. Corazón Artificial
Investigación: Syncardia CardioWest, Abiomed Inc.
Estado: Desarrollado el primer corazón artificial AbioCor completamente implantable.
Los corazones artificiales se remontan a mediados de los sesenta, cuando el doctor Paul Winchell patentó por primera vez un corazón artificial. Muchas investigaciones se hicieron respecto a corazones artificiales después de eso. Sin embargo, fue Syncardia CardioWest quién desarrolló el primer corazón artificial e implantable que recibió el visto bueno de la FDA, el provisional “Total Artificial Heart” o “TAH-t” (Corazón Totalmente Artificial).
El TAH-t es una versión moderna del Corazón Artificial Jarvik-7 que fue implantado en el paciente Barney Clark en 1982.
El TaH-t va dirigido a pacientes en el estadío final de un fallo biventricular para alargar la expectativa de vida mientras se busca un corazón para el transplante. Un ex-instructor de fitness de 46 años que padecía de un fallo cardiaco biventricular en su etapa final y que estaba en un shock cardiogénico irreversible, fue el primero en recibir el TAH-t a principios del 2007.
Sin embargo, el último corazón artificial totalmente implantable que ha recibido el visto bueno de la FDA es “AbioCor“. Desarrollado por Abiomed INc, el Abiocor, con alrededor de 1 kg. de peso, consta de una unidad torácica interna, una batería interna recargable, un dispositivo electrónico interno miniaturizado y una batería externa. Tiene la capacidad de mover la sangre desde los pulmones hasta el resto del cuerpo continuamente. Sin duda, aporta esperanza a aquellos pacientes que están al borde de la muerte por un fallo cardíaco pero los inconvenientes del AbioCor son un gran tamaño y su corto periodo de funcionamiento. Quizás, en un futuro, sea posible el desarrollo de un corazón artificial totalmente implantable y seguro.
Los primeros pasos para construir un corazón bio-artificial, el primer corazón artificial hecho a partir de células madre del paciente.
El desarrollo tecnológico abre un
nuevo escenario para seguir luchando contra las patologías del corazón, que
pronto serán la mayor causa de muerte en todo el planeta. La revolución de la
cardiología tardará unos años aún en mostrar sus éxitos, aunque ya podemos
vislumbrar hacia dónde se dirige. Francisco Fernández-Avilés, investigador y
cardiólogo del hospital Gregorio Marañón de Madrid, está desarrollando --en
colaboración con la Universidad de Minnesota, EUA-- un trabajo pionero en el
mundo en lograr el primer corazón artificial hecho a partir de células madre del
paciente. Fernández-Avilés explicará a Punset cómo se están dando los primeros
pasos para construir un corazón bio-artificial.
El corazón artificial más sofisticado
La empresa Carmat, en la que participa el cirujano francés Alain Carpentier, ha patentado un corazón artificial más biocompatible y tan similar a uno humano que "un cardiólogo no lo reconocería como prótesis". Vea al vídeo corporativo en francés (subtitulado).
La empresa Carmat, en la que participa el cirujano francés Alain Carpentier, ha patentado un corazón artificial más biocompatible y tan similar a uno humano que "un cardiólogo no lo reconocería como prótesis". Vea al vídeo corporativo en francés (subtitulado).
4. Sangre Artificial
Investigación: Varias compañías de biotecnología.
Estado: Actualmente, desarrollándose la sangre artificial para el transporte de oxígeno.
La expresión “sangre artificial” es un tanto confusa, ya que la sangre normal realiza muchas tareas además del transporte de oxígeno mientras que la sangre artificial sólo puede llevar a cabo algunas de estas tareas en el ser humano.
La creciente demanda de sangre a lo largo de todo el mundo es una de las razones que anima a un uso cada vez mayor de sustitutos sanguíneos. Si alguna vez se consigue desarrollar una sangre artificial muy similar o idéntica a la biológica, será uno de los logros más importantes de la ciencia médica.
La sangre artificial se divide en dos grupos, los expansores de volumen, que sólo incrementan el volumen sanguíneo, y los transportadores de oxígeno, que sustituyen la habilidad natural de la sangre para transportar oxígeno. Mientras que los expansores de volumen ya se usa en los hospitales, los transportadores de oxígeno aún están probándose en ensayos clínicos.
Los actuales transportadores de oxígeno en desarrollo son Oygent compuesto por perfluorocarbonos, Hemopure, Oxyglobin, Hemolink, Plyheme, Hemospan y Dextran-Hemoglobin, compuestos por hemoglobina.
Recientemente, los investigadores están planteándose la posibilidad de usar células madre para producir una nueva fuente de sangre apta para la transfusión. Sin embargo, a pesar de crear glóbulos rojos normales, los costes asociados al proceso son enormes.
Otra reciente investigación relacionada con la tecnología de sustitutos de sangre se está llevando a cabo en Dendritech. Con una subvención de 750.000$ por parte de la Armada Estadounidense, los investigadores están planteándose el uso de dendrímeros como transportadores de oxígeno alternativos.
Oxycyte es otro compuesto sintético de color blanco que tiene la habilidad de transportar oxígeno con una eficacia 50 veces mayor que la sangre normal. Actualmente, se encuentra probándose en ensayos clínicos.
Hay numerosas controversias con respecto al uso de la sangre artificial, pero se espera que en los próximos años, la sangre artificial se use ampliamente.
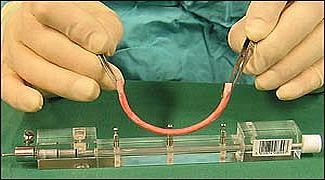
5. Vasos Sanguíneos Artificiales
Investigación: Universidad de Hokkaido
Estado: Probándose en humanos en ensayos clínicos.
Se ha logrado desarrollar vasos sanguíneos artificiales empleando el colágeno procedente del salmón. Aunque ya se habían desarrollado tejidos artificiales gracias al colágeno de bovinos (en vacas) y porcinos (cerdos), existía el problema de la transmisión de enfermedades infecciosas como la enfermedad de Creutzfeldt-Jakob (mal de las vacas locas).
Por suerte, el uso del colágeno del salmón se considera seguro gracias al hecho de que no se conocen virus hasta la fecha que se transmitan del salmón al ser humano. De momento, los investigadores utilizarán animales como los perros para los ensayos, pero esperan usar el mismo biomaterial para sustituir a los vasos sanguíneos dañados en seres humanos.
Por suerte, el uso del colágeno del salmón se considera seguro gracias al hecho de que no se conocen virus hasta la fecha que se transmitan del salmón al ser humano. De momento, los investigadores utilizarán animales como los perros para los ensayos, pero esperan usar el mismo biomaterial para sustituir a los vasos sanguíneos dañados en seres humanos.
Hace poco, Chris Mason, un profesor e investigador médico de la Universidad de Londres fue premiado por idear una forma de crear vasos sanguíneos para la cirugía de bypass cardiaco.
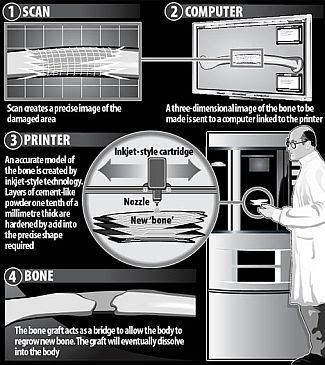
6. Huesos Artificiales
Investigación: Universidad McGill, Montreal
Estado: Bajo ensayos clínicos.
Aunque la investigación para el desarrollo de huesos artificiales lleva ya años, recientemente se ha descubierto que el ácido cítrico junto al 1,8-octanediol (una sustancia química no tóxica) produce una masa blanda y amarillenta que puede ser moldeada en una amplia variedad de formas y puede ser usada para reemplazar a partes del cuerpo dañadas. El polímero, cuando se mezcla con polvo de hidroxiapatita da lugar a un material muy duro que puede usarse para reparar huesos dañados. La hidroxiapatita también se encuentra en el hueso normal, formando parte de su estructura, lo que hace plantearse el uso de este material sin efectos desfavorables.
Hace poco, se ha descubierto una nueva técnica para el crecimiento de huesos artificiales a través de un método similar a una impresora de tinta. Anteriormente, en el campo de la cirugía con injerto de hueso se utilizaba hueso procedente de otras partes del cuerpo y sustitutos cerámicos. Con el nuevo método se crean perfectas réplicas de hueso que pueden usarse para reparar aquellos que estén dañados. El profesor Jake Barralet de la Universidad McGill en Montreal, Canadá, lo explica:
El “papel” de nuestra impresora es una fina película de un polvo similar al cemento. La “impresora” rocía un ácido sobre el cemento que provoca una reacción y lo endurece. La impresora sólo necesita 10 minutos para crear una réplica osea típica. La réplica “impresa” actúa como un puente que permite al cuerpo reemplazar la zona dañada con nuevo hueso. Aunque los resultados son prometedores, aún se encuentra en experimentación y deberá pasar una serie de ensayos clínicos antes de que pueda comercializarse.
7. Piel Artificial
Investigación: MIT, Intercytex (empresa biotecnológica), Cincinnati.
Estado: Aún se investiga una forma de generar piel normal.
En 1996, la FDA dió su aprobación a una piel artificial desarrollada por el MIT para usarse en pacientes con graves quemaduras que habían perdido la dermis. Esta piel estaba compuesta de colágeno procedente de tendones de animales con moléculas de glicosaminoglicano (GAG) de cartílago animal, formando así una matriz extracelular que ofrece lo básico para una nueva dermis. En el 2001, una piel plástica autoreparadora fue desarrollada y probada por científicos estadounidenses. Muy similar a la piel normal, era capaz de sangrar y curarse a sí misma.
Otro logro importante en la piel artificial es la piel regeneradora. Científicos de la empresa biotecnológica Intercytex han descubierto una nueva técnica para luchar contra el envejecimiento. Han tenido éxito en encontrar una forma de hacer crecer fibroblastos en el laboratorio. Estos fibroblastos, que producen una proteína llamada colágeno, aporta firmeza y elasticidad a la piel pero, con la edad, la cantidad de estas células disminuye progresivamente. Por tanto, podría ser posible inyectar estas células en las arrugas y permitir la regeneración del colágeno, ayudando a la regeneración de la piel.
Hace poco, científicos de Cincinnati han desarrollado en el laboratorio células de la piel resistentes a las bacteriasy están ahora probándola sobre animales. Tienen la intención de crear un tipo de piel artificial que pueda sudar, broncearse y luchar contra las infecciones. Sin duda, la piel artificial definitiva.
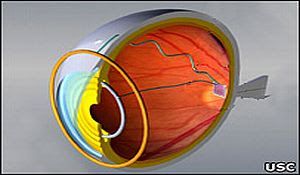
8. Retina Artificial
Investigación: Mark Humayun, Universidad de California del Sur.
Estado: Desarrollada con éxito, esperando su comercialización.
Investigadores de Estados Unidos han creado un ojo biónico que podría devolver la vista a ciegos.
El nuevo dispositivo, de nombre Argus, ya ha recibido el visto bueno para que pueda probarse en 50-75 pacientes.
El nuevo dispositivo, de nombre Argus, ya ha recibido el visto bueno para que pueda probarse en 50-75 pacientes.
El Argus II es una retina artificial que se espera que cure a las personas que sufren de dos formas frecuentes de ceguera debidas a la degeneración macular y la retinitis pigmentaria. La degeneración macular es una condición en la que las células sensibles a la luz de la mácula funcionan mal y, con el tiempo, dejan de funcionar. La segunda condición, la retinitis pigmentaria, es una forma avanzada de ceguera nocturna o visión en túnel. Muchos de los pacientes que tiene esta enfermedad no se quedan completamente ciegos hasta llegar a los cuarenta o cincuenta. El objetivo final de los investigadores es hacer que puedan llegar a reconocer caras y también responder a luces de diferentes longitudes de onda permitiendo que los pacientes vean colores.
Si todo va según lo planeado, el implante se comercializará en el 2009 a un precio de 15.000£
9. Extremidades Artificiales
Investigación: Científicos de Estados Unidos.
Estado: En experimentación.
Si las salamandras y los renacuajos pueden regenerar sus extremidades, ¿por qué no puede el ser humano regenerar sus extremidades perdidas también? Una nueva investigación ofrece un rayo de esperanza para los amputados ya que se trata de una nueva tecnología que podría ayudar al desarrollo de extremidades completas en un futuro aún no cercano. Han conseguido con éxito el crecimiento de brazos adicionales en salamandras con la ayuda de un fragmento de la vejiga de un cerdo. Aunque el objetivo que quieren alcanzar en humanos es más modesto, el crecimiento de un fragmento de un dedo.
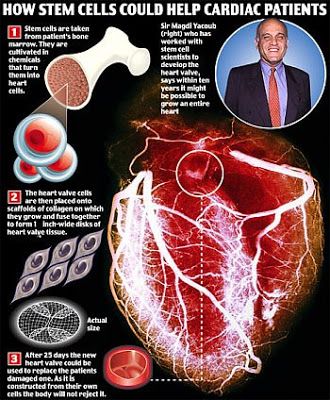
10. Partes del cuerpo artificiales mediante células madre
Investigación: Magdi Yacoub, Hospital Harefield, Reino Unido
Estado: Prototipos desarrollados, necesarias más investigaciones.
Cuando un equipo de científicos ingleses hicieron crecer una válvula cardiaca a partir de las células madre del propio paciente, se abrió una nueva posibilidad para el desarrollo de un corazón completo a través de células madre en un periodo de diez años.
Además, serían mucho mejores que los órganos artificiales ya que difícilmente provocarían rechazo. Aunque este camino llevaría implícito el continuo debate ético sobre las células madre.
Además, serían mucho mejores que los órganos artificiales ya que difícilmente provocarían rechazo. Aunque este camino llevaría implícito el continuo debate ético sobre las células madre.
¿Qué reto quieres hacer realidad en el 2030? La iniciativa Agenda Ciudadana de Ciencia e Innovación te da la oportunidad de decidir qué reto crees que la Ciencia y la Innovación deben resolver en un futuro cercano. ¡Entra en reto2030.eu y elige tu reto! Los resultados de la participación ciudadana serán presentados a nuestros representas europeos con motivo de la Presidencia Española de la Unión Europea 2010
En España y EEUU se realizan 60.000 trasplantes de córnea al año.
Investigar nuevas posibilidades en los trasplantes de córnea es precisamente uno de los objetivos del grupo de investigación "Ingeniria Tisular" de la Universidad de Granada, que ha obtenido el primer modelo de córnea artificial a partir de células madre de conejo, un primer paso en la fabricación de órganos a medida.
Un
cirujano ocular británico espera llevar a cabo el primer trasplante de córnea
artificial del país. Millones en todo el mundo podrían beneficiarse del
procedimiento de cirugía ocular innovador que es capaz de corregir la ceguera
causada por la malnutrición, la enfermedad o la vejez.
Sheraz Daya, director médico en el Centro para la Vista en Surrey, Inglaterra, espera tratar hasta 12 pacientes. Este nuevo procedimiento se encuentra pendiente de la aprobación de los comités de ética pertinentes del Reino Unido.
Los científicos han sido capaces de crear una córnea sintética con el crecimiento de colágeno. El colágeno se moldea a continuación en la forma de una córnea, que es aproximadamente la misma forma que una lente de contacto.
A continuación se elimina el tejido dañado del ojo mientras que el sustituto sintético se cose en el lugar del antiguo tejido. Las células del paciente y los nervios de la córnea a continuación, crecen en el implante.
Este nuevo enfoque, si tiene éxito, podría restaurar la visión de muchos en el Reino Unido sin necesidad de donantes de córnea reales.
Fuentes:
Los organismos sintéticos, nueva frontera de la medicina:
10 Novedosas Tecnologías para el Desarrollo de Órganos Artificiales.:
























0 comentarios:
Publicar un comentario